PHOTO
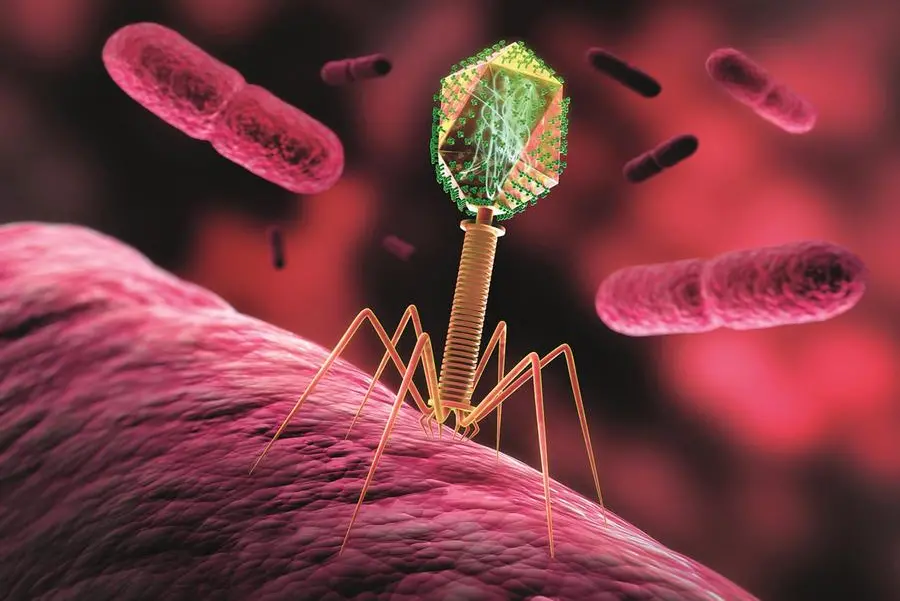
Una speranza contro l’antibiotico-resistenza, una delle emergenze sanitarie globali, viene da una cura microscopica, la terapia fagica: virus che distruggono i batteri più forti, quelli che non vengono più debellati dai farmaci. Per esempio, una paziente italiana affetta da oltre dieci anni da ulcere nella gamba provocate dal temibile Pseudomonas aeruginosa, che gli antibiotici non riuscivano a debellare, è stata curata così.
La terapia è stata somministrata (in ambito compassionevole, che si attiva in casi specifici di assenza di altre opzioni terapeutiche) grazie alla collaborazione tra il dipartimento di Malattie infettive dell’ospedale Sacco di Milano, il dipartimento di Biologia dell’Università di Pisa e il centro di ricerca di Yale, negli Stati Uniti.
«La terapia si basa sull’uso di batteriofagi, detti anche fagi, ovvero virus che si trovano in natura, opportunamente selezionati e a volte ingegnerizzati e quindi potenziati, che attaccano esclusivamente batteri specifici e non le cellule umane», spiega Matteo Passerini, infettivologo del Sacco.
Quando falliscono i farmaci
La scoperta dei fagi risale al 1917, quando il microbiologo franco-canadese Felix d’Herelle individuò particolari virus e li somministrò con successo ad alcuni bambini colpiti da dissenteria batterica. L’arrivo della penicillina nel 1928 e il perfezionamento di antibiotici sempre più efficaci nel debellare le infezioni batteriche provocò l’abbandono, nei Paesi occidentali, delle sperimentazioni sulla terapia fagica, recentemente riprese proprio per il fenomeno dell’antibiotico-resistenza. L’Organizzazione mondiale della sanità stima che almeno un’infezione su sei sia oggi causata da un germe resistente e che la resistenza agli antibiotici potrebbe causare entro il 2050 fino a 10 milioni di morti l’anno a livello globale.
«La resistenza è un processo naturale, perché i batteri replicando mutano, tuttavia questa situazione è molto accelerata dall’uso improprio degli antibiotici sia per la cura delle nostre malattie, sia in agricoltura e negli allevamenti intensivi», riprende Passerini. «Prima di tutto, non bisogna mai prendere gli antibiotici se non prescritti dal medico: sono farmaci che contrastano le infezioni batteriche, non quelle virali, per cui è inutile assumerli per raffreddori o influenza. Poi, anche quando prescritti, dobbiamo rispettare il dosaggio e la durata stabiliti dal medico. Altrimenti, il rischio di antibiotico-resistenza è più alto».
Per le infezioni più complesse
La terapia fagica potrebbe rappresentare una soluzione innovativa, dopo un eventuale fallimento della terapia antibiotica standard, per pazienti con infezioni croniche o complesse causate da batteri che non rispondono più agli antibiotici standard. «Benché il termine fagica richiami il greco phagein (mangiare), il virus batteriofago non mangia il batterio ma vi si aggancia e libera al suo interno il proprio materiale genetico», precisa l’infettivologo. «In tal modo, il batterio diventa una fabbrica di nuovi batteriofagi, che attaccano altri batteri simili. Una delle caratteristiche che li differenzia dagli antibiotici è che questi virus sono molto specifici, attaccano i batteri in maniera selezionata».
Nel caso della paziente con ulcere da Pseudomonas aeruginosa, i primi risultati hanno mostrato un miglioramento clinico della lesione. La donna si è quindi potuta sottoporre a un innesto cutaneo, prima controindicato vista la presenza del batterio. «La terapia con i fagi apre la strada a scenari futuri», conclude Passerini, «in cui sarà possibile utilizzare queste armi naturali contro batteri pericolosi senza danneggiare il resto del microbiota e trattare infezioni resistenti, offrendo speranza a quei pazienti per cui le opzioni tradizionali sono ormai esaurite».